Mundgesundheitsstudie: Startschuss für DMS • 6
—
—
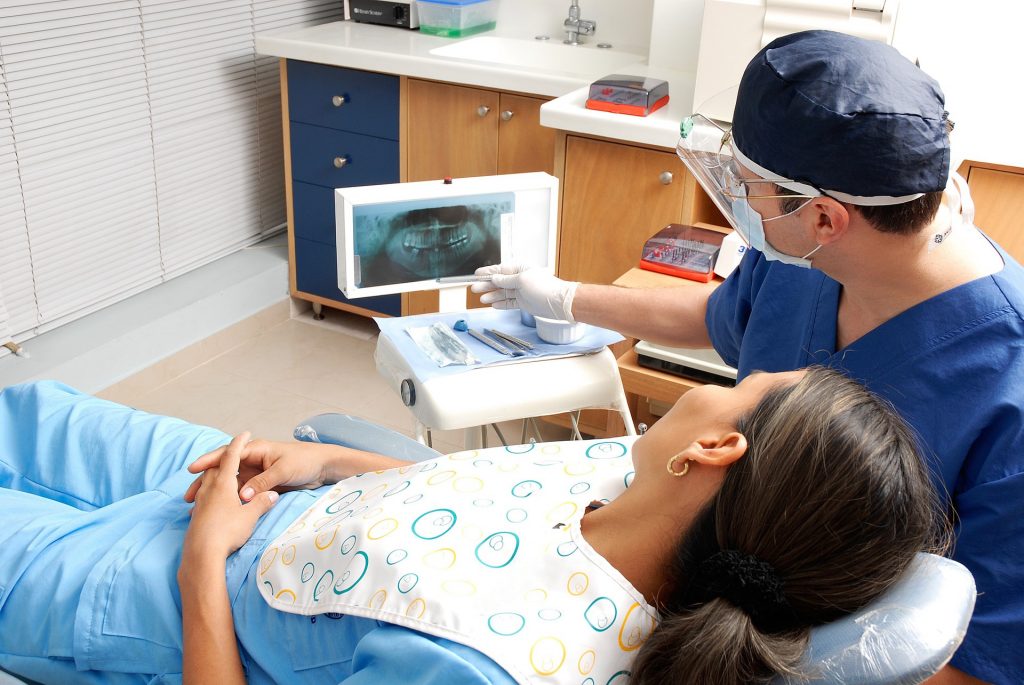
Der deutschen Bevölkerung wird – nach acht Jahren – bereits zum sechsten Mal wieder gründlich in den Mund geschaut: Am 4. Oktober fällt der Startschuss für die Sechste Deutsche Mundgesundheitsstudie (DMS • 6) des Instituts der Deutschen Zahnärzte (IDZ) – eine international anerkannte wissenschaftliche Studie mit rund 5.000 Teilnehmenden.
Wie steht es um die Zahngesundheit in Deutschland? Wie entwickeln sich Karies und Zahnbetterkrankungen? Welche Einflüsse haben soziale Faktoren? Wie entwickelt sich die Mundgesundheit im Lebensverlauf? Darauf und auf viele weitere Fragen will die Studie Antworten liefern. Zu diesem Zwecke werden ab Oktober vier Studienteams parallel durch ganz Deutschland reisen und an 90 Orten zufällig ausgewählte Personen zahnmedizinisch untersuchen und sozialwissenschaftlich befragen.
Teilnehmende erhalten vorab eine schriftliche Benachrichtigung. Die Teilnahme ist freiwillig. Jede und jeder Einzelne leistet mit einer Beteiligung einen wichtigen Beitrag, um den Zahn- und Mundgesundheitszustand der Bevölkerung in Deutschland festzustellen. Die Mitwirkenden helfen so auch dabei, eventuelle Verbesserungspotenziale in der zahnmedizinischen Versorgung zu erkennen und anzugehen. Alle erhobenen Daten sind datenschutzrechtlich geschützt.
Die Ergebnisse der Untersuchungen sind wesentlicher Teil der zahnmedizinischen Gesundheitsberichterstattung des Bundes. Durch die hohe Qualität und Aussagekraft der Ergebnisse stoßen diese nicht nur in Deutschland auf großes Interesse, sondern sind weltweit anerkannt und geschätzt.
Die Deutschen Mundgesundheitsstudien dienen seit über 30 Jahren als wissenschaftlich abgesicherte, datengestützte Grundlage für die künftige Ausrichtung und Stärkung der zahnärztlichen Versorgung und notwendiger gesundheitspolitischer Grundsatzentscheidungen in Deutschland. Ein aktuelles Beispiel für eine solche gezielte Versorgungsverbesserung ist die erst kürzlich erfolgte Umsetzung der neuen Richtlinie zur Bekämpfung der Volkskrankheit Parodontitis im Leistungskatalog der Gesetzlichen Krankenversicherung. Zuvor war im Jahr 2016 in der DMS V ein erhöhter Präventionsbedarf bei Parodontalerkrankungen festgestellt worden.
Die wissenschaftliche Leitung der Studie obliegt dem Institut der Deutschen Zahnärzte (IDZ), finanziert wird die Erhebung von der Bundeszahnärztekammer (BZÄK) und der Kassenzahnärztlichen Bundesvereinigung (KZBV).
Weitere Informationen unter: https://www.idz.institute/dms6
Quelle: KZBV